Sommaire
Définition du trichophyton rubrum
Trichophyton rubrum est l’une des principales espèces de champignons dermatophytes responsables d’infections superficielles de la peau, des ongles et des cheveux, connues sous le nom de dermatophytoses ou teignes. Il s’agit d’un champignon filamenteux kératinolytique, capable de dégrader la kératine, protéine principale de la couche cornée de l’épiderme, des poils et des ongles. Le Trichophyton rubrum est l’agent pathogène le plus couramment impliqué dans les infections fongiques chroniques et récidivantes chez l’humain, affectant souvent les régions chaudes et humides du corps telles que les pieds (pied d’athlète) et l’aine (eczéma marginé de Hebra).
Cause du trichophyton rubrum
Trichophyton rubrum provoque des infections lorsqu’il pénètre dans les couches superficielles de la peau, souvent à travers de petites coupures, abrasions ou macérations de la peau qui permettent au champignon de s’y implanter. L’infection est ensuite facilitée par un environnement chaud et humide qui favorise la croissance du champignon. Cette espèce est anthropophile, signifiant qu’elle se transmet principalement d’une personne à une autre par contact direct avec une peau infectée ou indirectement via des objets contaminés comme des serviettes, des vêtements ou des sols de douches publiques.
Facteurs de Risque
Plusieurs facteurs augmentent le risque de contracter une infection par Trichophyton rubrum :
– L’âge : les adultes sont plus souvent affectés que les enfants.
– Le sexe : les hommes sont plus susceptibles de développer certaines infections comme le pied d’athlète.
– Conditions préexistantes : diabète, immunodépression ou troubles de la circulation périphérique.
– Pratiques de vie : fréquentation de lieux publics humides comme les piscines, l’utilisation de chaussures fermées sur de longues périodes, ou une mauvaise hygiène personnelle.
Prévention
Pour réduire le risque d’infection par Trichophyton rubrum, plusieurs mesures préventives peuvent être adoptées :
– Maintenir une bonne hygiène personnelle, en particulier bien se laver et sécher les pieds et les zones vulnérables.
– Porter des chaussures en matériau respirant et éviter de marcher pieds nus dans les lieux publics humides.
– Utiliser un talc antifongique dans les chaussures pour réduire l’humidité.
– Ne pas partager les articles personnels comme les serviettes, chaussures, ou vêtements avec d’autres personnes.
– Inspecter régulièrement la peau et les ongles pour détecter les premiers signes d’une infection fongique.
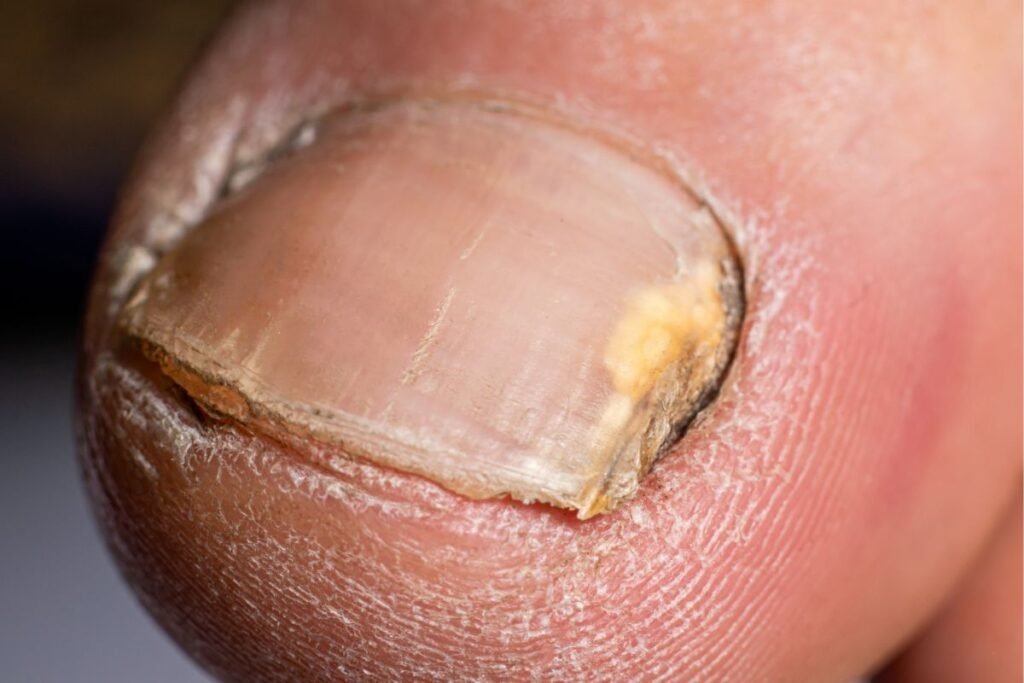
Symptômes du trichophyton rubrum
- Le Trichophyton rubrum est un champignon très fréquent qui provoque diverses infections de la peau et des ongles. Ses manifestations dépendent des zones atteintes, mais on retrouve souvent :
- Démangeaisons intenses et sensation de brûlure
- Fissures et crevasses (surtout entre les orteils)
- Épaississement et jaunissement des ongles (onychomycose)
- Plaques rouges et squameuses sur la peau, parfois en forme d’anneau
💡 À noter : beaucoup de sportifs et danseurs découvrent la mycose tard, pensant d’abord à une irritation due aux chaussures serrées ou à la sueur. En réalité, c’est souvent le Trichophyton rubrum qui est déjà installé.
Diagnostic
Le diagnostic d’une infection par Trichophyton rubrum repose sur un examen clinique par un dermatologue, souvent complété par des tests de laboratoire. Un prélèvement de la peau, des poils ou des ongles affectés peut être effectué pour un examen microscopique et une culture fongique afin d’identifier le dermatophyte. Dans certains cas, un test PCR peut être utilisé pour détecter l’ADN du champignon. Des centres spécialisés en maladies infectieuses ou des cliniques dermatologiques sont souvent les lieux appropriés pour effectuer de tels diagnostics. Les critères diagnostiques incluent l’histoire clinique, l’aspect des lésions et la confirmation mycologique.

Comment traiter le trichophyton rubrum ?
Le traitement vise à éliminer le champignon et éviter la récidive. Il varie selon la localisation (peau, ongles) et la gravité de l’infection.
Tableau récapitulatif des options de traitement
| Type de traitement | Exemples courants | Quand l’utiliser |
|---|---|---|
| Antifongiques locaux | Crèmes, gels ou sprays à base de terbinafine, éconazole | Petites zones, infections débutantes (pieds, peau) |
| Antifongiques oraux | Itraconazole, terbinafine en comprimés | Atteinte étendue ou onychomycose sévère |
| Soins complémentaires | Poudres absorbantes, antiseptiques, hydratants | Pour limiter la macération et apaiser la peau |
Conseils pratiques pour accompagner le traitement
- Bien sécher les pieds après la douche, surtout entre les orteils
- Changer de chaussettes chaque jour et privilégier le coton
- Désinfecter chaussures et chaussons pour éviter la recontamination
- Éviter de gratter pour ne pas propager l’infection
💡 Anecdote : beaucoup de patients arrêtent le traitement dès les premiers signes d’amélioration. Or, il est essentiel de le poursuivre jusqu’au bout (souvent plusieurs semaines) pour éradiquer complètement le champignon et éviter une rechute.
Durée moyenne des traitements contre Trichophyton rubrum
La durée du traitement dépend fortement de la zone touchée et de la gravité de l’infection. Voici quelques repères moyens :
| Zone concernée | Type de traitement | Durée moyenne recommandée* |
|---|---|---|
| Peau (pied d’athlète, plis) | Crèmes ou gels antifongiques locaux | Environ 2 à 4 semaines |
| Ongles des mains | Antifongiques oraux | 4 à 6 mois (parfois plus) |
| Ongles des pieds | Antifongiques oraux | 6 à 12 mois, parfois renouvelé |
*Les durées peuvent varier selon la réponse individuelle et les recommandations du médecin.
Trichophyton rubrum : contagion et modes de transmission
Le Trichophyton rubrum est un champignon hautement contagieux responsable de nombreuses mycoses cutanées et des ongles. La contamination se fait principalement par contact direct avec la peau ou les ongles infectés d’une personne, mais aussi par contact indirect via des surfaces ou objets contaminés : sols de douches, serviettes, chaussettes ou chaussures.
Un exemple fréquent : un sportif attrape le pied d’athlète après avoir marché pieds nus dans les vestiaires ou emprunté une serviette commune. La prolifération est favorisée par l’humidité, la chaleur et les microtraumatismes cutanés. Pour limiter le risque, il est essentiel d’adopter des mesures simples d’hygiène : se sécher soigneusement, éviter de partager ses affaires personnelles et désinfecter régulièrement les sols et accessoires.
Pronostic
Le pronostic pour une infection par Trichophyton rubrum est généralement bon si elle est traitée de manière adéquate et en temps opportun. Toutefois, les récidives sont fréquentes, en particulier chez les individus ayant des facteurs de risque sous-jacents. Une gestion à long terme implique souvent des changements dans les habitudes de vie et une surveillance régulière pour éviter les réinfections.
Sources Fiables
Pour plus d’informations sur Trichophyton rubrum, consultez des sources fiables telles que la Mayo Clinic, PubMed, l’Organisation Mondiale de la Santé (OMS), et les National Institutes of Health (NIH).
Avertissement Important
Toutes les informations fournies dans cet article sont à titre informatif uniquement. Elles ne remplacent pas l’avis, le diagnostic ou le traitement médical d’un professionnel de santé. Consultez toujours un médecin qualifié pour toute question relative à votre santé.
Foire aux questions
Trichophyton rubrum traitement huile essentielle
Certaines huiles essentielles comme le tea tree, la lavande ou le palmarosa ont des propriétés antifongiques naturelles. Elles peuvent compléter un traitement médical, mais ne doivent pas le remplacer. Il est essentiel de demander l’avis d’un professionnel avant usage, car une mauvaise dilution ou application peut provoquer des irritations ou réactions allergiques importantes.
Comment traiter le Trichophyton rubrum ?
Le traitement repose sur des antifongiques locaux (crèmes, gels, poudres) et parfois oraux en cas d’atteintes importantes. Une bonne hygiène quotidienne, le séchage soigneux des pieds et la désinfection des textiles sont indispensables pour limiter les récidives. La durée varie selon la localisation et la gravité, généralement entre quelques semaines et plusieurs mois.
Comment soigner le Trichophyton rubrum ?
Il faut appliquer un antifongique prescrit par un médecin et respecter scrupuleusement la durée du traitement. Nettoyer et sécher soigneusement les zones touchées, porter des chaussures respirantes et laver les chaussettes et serviettes à haute température permettent d’éviter une réinfection. Consulter un spécialiste est recommandé si les symptômes persistent ou s’étendent.
Quel antifongique sans ordonnance pour le traiter ?
Des antifongiques topiques contenant des substances comme l’éconazole ou la terbinafine sont disponibles sans ordonnance en pharmacie. Ils peuvent être efficaces sur les formes superficielles débutantes. En cas d’infections étendues, d’atteinte des ongles ou de récidives fréquentes, il est nécessaire de consulter un médecin pour envisager un traitement oral.
Comment se contamine Trichophyton rubrum ?
La contamination se fait par contact direct avec une personne infectée ou indirectement via des sols, serviettes, chaussures ou tapis de sport contaminés. Les lieux collectifs comme piscines et vestiaires augmentent le risque. La chaleur et l’humidité favorisent le développement du champignon, d’où l’importance d’une bonne hygiène et d’un séchage complet.
Quel est le meilleur antifongique pour Trichophyton rubrum ?
Le choix dépend de la zone atteinte et de la gravité. Les médecins prescrivent souvent la terbinafine ou l’itraconazole par voie orale pour les formes sévères, tandis que des crèmes à base d’éconazole ou de ciclopirox sont utilisées pour les lésions superficielles. Seul un professionnel peut déterminer le traitement le plus adapté après diagnostic.
Où se trouve Trichophyton rubrum ?
Trichophyton rubrum est présent dans l’environnement, notamment sur les sols humides de piscines, douches ou vestiaires collectifs. Il vit aussi sur la peau et les ongles des personnes infectées. Ce champignon aime particulièrement les zones chaudes et humides du corps, comme les pieds, les plis inguinaux et parfois les ongles.
Quelle est l’astuce miracle contre les mycoses ?
Il n’existe pas réellement d’astuce miracle. La clé reste la régularité du traitement antifongique, le séchage minutieux de la peau après la douche et l’usage de chaussettes propres et respirantes. Désinfecter régulièrement les chaussures et changer souvent les serviettes aide aussi à prévenir les récidives et accélère la guérison.
Quel est l’antifongique naturel le plus puissant ?
L’huile essentielle de tea tree est souvent citée pour ses propriétés antifongiques puissantes. Elle doit toujours être diluée dans une huile végétale pour éviter toute irritation cutanée. Son efficacité est reconnue en complément d’un traitement médical, mais elle ne remplace pas un antifongique prescrit pour des mycoses sévères.
Quel manque de vitamine cause la mycose ?
Un déficit en vitamine D ou en certaines vitamines du groupe B peut fragiliser la peau et les muqueuses, augmentant ainsi la sensibilité aux infections comme les mycoses. Toutefois, les mycoses sont surtout dues à des champignons pathogènes et à des conditions locales comme l’humidité plutôt qu’à une carence vitaminique seule.
Est-ce que le vinaigre blanc est bon pour les mycoses ?
Le vinaigre blanc possède une acidité qui limite la prolifération des champignons. Il peut être utilisé en bain de pieds dilué, comme mesure complémentaire. Toutefois, il n’est pas aussi efficace qu’un traitement antifongique médicamenteux et ne doit pas remplacer un avis médical, surtout pour les infections chroniques ou sévères.